Ordre des thérapeutes
respiratoires de l’Ontario
RESPONSABILITÉS EN VERTU DE LA
LÉGISLATION EN MATIÈRE DE CONSENTEMENT
Lignes directrices de pratique professionnelle
Avril 2022
LIGNES DIRECTRICES DE PRATIQUE PROFESSIONNELLE
Les publications de l’OTRO comprennent des paramètres et des normes de pratique dont tous les thérapeutes respiratoires de l’Ontario doivent tenir compte dans leurs relations avec leurs patients ou leurs clients, et dans l’exercice de leur profession. Ces publications sont élaborées en collaboration avec des professionnels du domaine et décrivent les attentes actuelles de la profession. L’OTRO, ou une autre instance, peut recourir à ces publications pour établir si les thérapeutes ont respecté les normes de pratique et de responsabilité professionnelle appropriées.
Les ressources et les références sont dotées d’hyperliens afin de simplifier et d’encourager la recherche de renseignements liés aux domaines de pratique ou aux intérêts propres à chaque thérapeute. Les termes en gras sont définis dans le glossaire.
Il est important de noter que les entreprises ou organisations peuvent également avoir défini des politiques relativement à des situations de conflits d’intérêts que les thérapeutes peuvent vivre. Si ces politiques sont plus contraignantes que les exigences de l’OTRO, le thérapeute doit respecter les politiques de son employeur. Si toutefois les politiques de l’employeur sont moins contraignantes que les exigences de l’OTRO, le thérapeute doit respecter les exigences de l’OTRO.
L’obtention du consentement avant de traiter un patient fait partie intégrante des normes de pratique de l’OTRO. Autrement dit, traiter un patient sans obtenir son consentement peut constituer une faute professionnelle. Les documents Normes de pratique et Engagement envers un exercice moral de l’OTRO fournissent davantage de renseignements sur les obligations et la responsabilité des thérapeutes respiratoires d’obtenir un consentement. Les présentes lignes directrices de pratique donnent une vue d’ensemble de la législation, plus précisément de la LCSS et de la Loi sur la prise de décision au nom d’autrui relativement aux thérapeutes respiratoires. L’information est présentée de façon à décrire tout d’abord comment obtenir le consentement d’une personne capable, et comment obtenir le consentement pour une personne incapable. Les mots en gras sont définis dans le glossaire.
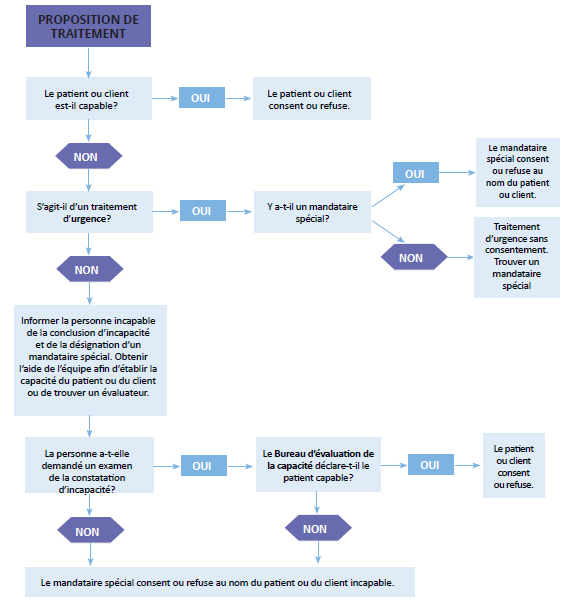
Il est possible d’orienter l’obtention du consentement à l’aide d’un processus étape par étape que le thérapeute respiratoire doit suivre lorsqu’il a besoin d’obtenir un consentement pour un traitement. Un arbre décisionnel peut servir d’aide visuelle pour le thérapeute respiratoire et apporte un complément aux lignes directrices de pratique. Le thérapeute respiratoire doit s’assurer de respecter sa portée d’exercice et d’utiliser son jugement professionnel afin de défendre en tout temps les intérêts fondamentaux de ses patients.
QUESTIONS OU COMMENTAIRES?
Les présentes lignes directrices seront mises à jour pour accompagner l’évolution de la pratique et les faits nouveaux. Nous vous saurions gré de nous faire part de vos commentaires au sujet de ces lignes directrices en les adressant à la :
Ordre des thérapeutes respiratoires de l’Ontario, 180, rue Dundas Ouest, bureau 2103, Toronto (Ontario) M5G 1Z8
Téléphone 416-591-7800 | Sans frais 1-800-261-0528 | Télécopieur 416-591-7890 | Courriel questions@crto.on.ca